8 Novembre 2020 - News medica
Veleni in montagna: come comportarsi in caso di puntura di imenottero

Vai al Contenuto Raggiungi il piè di pagina
Nell’ambito delle precauzioni generali da adottare in montagna, nei boschi e luoghi impervi, il rischio di morsicature da parte di insetti va considerato con la giusta attenzione. Stiamo parlando delle punture di imenotteri quali api, bombi, vespe e calabroni. Dalla semplice tabella che mette in evidenza queste casistiche di intervento di soccorso, si evince, rispetto al quadro generale, una bassa incidenza che tuttavia non giustifica alcuna superficialità: le punture di imenotteri possono avere conseguenze spiacevoli.
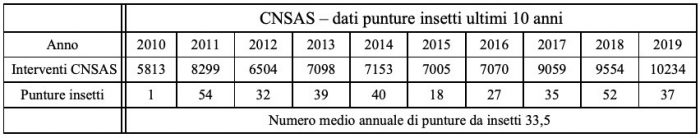
Nel breve contesto del comunicato stampa si cerca, senza inutili allarmismi, di definire i rischi e la precauzioni necessarie da adottare nelle escursioni in montagna.
Il veleno che gli imenotteri possono inoculare tramite i loro pungiglioni può scatenare nell’uomo reazioni di gravità variabile fino allo shock anafilattico. Si calcola che, soprattutto nell’area mediterranea, la quasi totalità della popolazione sia stata punta almeno una volta nella vita e che in generale l’allergia al veleno di imenotteri sia responsabile di circa il 20% dei casi totali di anafilassi letale.
La puntura di un imenottero è in grado di provocare reazioni locali da lievi a moderate nella sede di inoculo, reazioni sistemiche (vale a dire che interessano tutto l’organismo) di tipo allergico fino allo shock anafilattico e reazioni sistemiche tossiche. Le reazioni allergiche sono dovute alla produzione di anticorpi specifici verso il veleno (sensibilizzazione), una risposta ancestrale di difesa dell’organismo favorita da una predisposizione individuale, anche su base genetica. Sono frequenti anche casi di sensibilizzazione asintomatica, con riscontro di anticorpi specifici per il veleno di imenotteri in assenza di precedenti reazioni gravi. Tale possibilità aumenta in caso di esposizione elevata alle punture come accade negli apicoltori. Nel 40% circa delle anafilassi fatali la storia clinica non evidenzia precedenti reazioni anafilattiche e in questi casi è ipotizzabile che il rischio sia almeno in parte determinato dalla condizione di sensibilizzazione asintomatica. I soggetti sensibilizzati da precedenti punture ben tollerate, ad un successivo contatto possono presentare diverse manifestazioni cliniche. La prevalenza di reazioni sistemiche più o meno gravi viene valutata tra lo 0,36% e il 9% della popolazione, ma sono state riportate anche prevalenze maggiori.
Le reazioni locali nella maggior parte dei casi consistono in prurito, arrossamento e gonfiore (pomfo) di estensione limitata e sono fugaci. In caso di allergia si possono tuttavia verificare reazioni locali più gravi di diametro anche superiore ai 10 cm, con infiammazione ritardata e prolungata che aumenta nell’arco di 24-48 ore e si risolve in qualche giorno.
Le reazioni sistemiche allergiche, che generalmente insorgono entro 5-60 minuti dalla puntura, oltre alla cute possono coinvolgere l’apparato digerente, respiratorio e cardiovascolare con una gravità variabile che può portare anche a morte in pochi minuti. L’anafilassi può essere caratterizzata dalla rapida comparsa di orticaria generalizzata, prurito, malessere generale, ansia, costrizione toracica, nausea, vomito, diarrea, dolori addominali, gonfiore delle labbra e delle vie aeree superiori, difficoltà respiratoria, calo della pressione arteriosa con sensazione di svenimento e perdita di coscienza. I sintomi cutanei sono i più comuni e possono essere l’unica manifestazione nei casi di reazioni sistemiche, soprattutto nei bambini.
Le reazioni sistemiche tossiche si verificano invece generalmente dopo numerose punture contemporanee (da alcune decine ad alcune centinaia). Gli effetti tossici si manifestano in ore o giorni e consistono in danno muscolare esteso, disordini della coagulazione, danno epatico e insufficienza renale acuta.
In caso di reazioni locali lievi è consigliabile, dopo la rimozione del pungiglione mediante il bordo dell’unghia o una lama, l’applicazione di ghiaccio o di uno stick lenitivo o all’ammoniaca. Da tenere presente che il pungiglione delle api è seghettato e all’atto della puntura rimane infisso con il sacco velenifero nella cute dell’aggredito. L’ape volando via si eviscera e quindi può pungere una sola volta prima di morire. Le vespe invece, possedendo un pungiglione liscio, possono estrarlo dalla loro preda rimanendo indenni e quindi pungere più volte consecutivamente.
Se la reazione locale è intensa, possono essere necessarie pomate antistaminiche o cortisoniche. Le reazioni locali particolarmente estese e le reazioni cutanee sistemiche lievi richiedono invece la valutazione medica per l’utilizzo di antistaminici e steroidi per bocca e una sorveglianza per individuare precocemente un eventuale peggioramento.
In caso di sintomi sistemici gravi (costrizione alla base della lingua, difficoltà a deglutire, cambio del tono di voce o difficoltà a respirare, disturbi della vista, vertigini, dolori addominali, vomito o diarrea) è necessario allertare immediatamente il soccorso sanitario, segnalando la propria condizione e posizione. Se si è in compagnia è fondamentale informare immediatamente chi c’è vicino e insieme avviare le procedure precedenti.
Tutti i soggetti allergici al veleno degli imenotteri che hanno sviluppato quadri clinici gravi dovrebbero essere addestrati a saper riconoscere prontamente i sintomi dell’anafilassi ed essere forniti di adrenalina auto-iniettabile da poter utilizzare in caso di necessità. Dopo la somministrazione dell’adrenalina il paziente deve raggiungere immediatamente il più vicino presidio di emergenza o pronto soccorso perché l’adrenalina ha un’azione rapida ma di breve durata e potrebbe richiedere successive somministrazioni.
L’allontanamento del fattore causale, ad esempio il distacco del pungiglione di un’ape con la sua vescicola velenifera prima che ne venga completamente spremuto il contenuto, non deve mai far ritardare l’utilizzo dell’adrenalina.
Gli auto-iniettori disponibili al momento in Italia erogano una singola dose di adrenalina di 0,15 o 0,3 mg, che deve essere iniettata nel muscolo laterale della coscia. Nonostante molte persone abbiano paura di utilizzare l’adrenalina auto-iniettabile per il timore degli effetti collaterali, non sono stati descritti eventi avversi significativi ad eccezione di tachicardia, tremori e segni di vasocostrizione periferica.
Una volta risolto l’evento acuto e terminata l’osservazione ospedaliera, il medico prenderà in considerazione l’immunoterapia specifica sottocutanea, l’unica terapia in grado di proteggere il paziente da reazioni sistemiche dopo nuova puntura.
Qualche consiglio per prevenire le punture degli imenotteri
L’incontro con imenotteri può presentarsi nelle escursioni su sentieri, nei boschi ed ambienti impervi; questa eventualità non deve generare spavento: va mantenuta la calma, allontanandosi lentamente senza urlare.
L’uso di abbigliamento idoneo da escursionismo, come i pantaloni lunghi, è sempre consigliato.
Pare che i colori vivaci e l’uso di profumi particolarmente intensi possano indurre qualche vivacità in questi insetti. E’ sempre sconsigliato spostare tronchi o ceppi abbattuti che potrebbero contenere nidi di vespe e calabroni. Frutteti e cespugli in fiore sono ambienti preferenziali per la presenza di imenotteri. Bisogna evitare di camminare scalzi sui prati e lasciare cibi e bibite zuccherate esposte all’aria perché potrebbero attirare l’attenzione degli imenotteri.
Sarah Vecchio – SITOX (Società Italiana di Tossicologia) e Commissione O.T.T.O Medica L.P.V. – CAI
Elio Guastalli – CNSAS (Corpo Nazionale Soccorso Alpino e Speleologico; progetto SICURI in MONTAGNA)